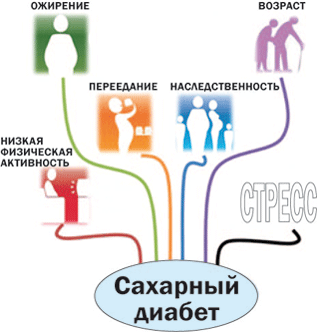
Факторы риска развития сахарного диабета
 Сахарный диабет – группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов.
Сахарный диабет – группа метаболических заболеваний, характеризующихся гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов.
Факторы риска возникновения сахарного диабета подразделяются на немодифицируемые (повлиять на которые нельзя) и модифицируемые (которые можно изменить).
Немодифицируемые факторы:
- Возраст (с возрастом риск увеличивается)
- Раса и этническая принадлежность
- Пол
- Семейный анамнез (наличие родственников с подобным заболеванием)
Модифицируемые факторы:
- Избыточная масса тела и ожирение
Избыточный вес увеличивает риск развития сахарного диабета, инсульта и инфаркта. Кроме того, он может быть причиной развития артериальной гипертензии, увеличения уровня холестерина и глюкозы в крови. Снижение массы тела даже улучшает прогноз.
- Начальные нарушения углеводного обмена:
нарушение толерантности к глюкозе (повышенный уровень сахара крови после нагрузки углеводами)
повышение уровня гликемии натощак.
После приема пищи, когда углеводы в виде глюкозы попадают в кровоток, поджелудочная железа выделяет инсулин. В здоровом организме инсулина выделяется ровно столько, сколько необходимо для утилизации глюкозы. Когда чувствительность клеток к инсулину падает (такое состояние называется инсулинорезистентностью), глюкоза не может попасть в клетки и в кровеносном русле образуется ее избыток. Длительное сохранение повышенного количества глюкозы в крови может вызвать повреждение нервных волокон, почек, глаз, а также стенок самих сосудов, и, как следствие, вызвать развитие инсульта и инфаркта.
- Повышенный уровень артериального давления
Очень важно знать свой уровень артериального давления. Первая цифра отражает давление во время сердечного сокращения и выталкивания крови из сердца в сосуды (систолическое давление), вторая цифра показывает давление во время расслабления сосудов между сердечными сокращениями (диастолическое давление).
Повышенным считается АД > 140/90 мм рт. ст.
Состояние, при котором кровь продвигается по сосудам с большей силой, называется гипертензией. Сердцу приходится работать в усиленном режиме, чтобы проталкивать кровь по сосудам при гипертензии, вследствие этого увеличивается риск развития патологии сердца и сахарного диабета 2 типа. Кроме того, повышенное артериальное давление может приводить к развитию инфаркта миокарда, инсульта, нарушениям зрения и патологии почек. Артериальная гипертензия требует изменения образа жизни, диеты и терапии.
Правила измерения артериального давления:
измерять артериальное давление через 5 мин покоя, не ранее чем через час после употребления кофеинсодержащих напитков (кофе, чая), а также - курения;
правильное положение - сидя, спина опирается на спинку стула или кресла, манжет аппарата должен быть расположен на руке на уровне сердца, при этом «правши» надевают манжету на левую руку, «левши» - на правую;
закачивание воздуха в манжету производить быстро, остановиться на 200 мм рт. ст. или выше после исчезновения характерных тонов Короткова;
скорость снижения нагнетенного воздуха в манжете 2 мм рт. ст. в секунду;
измерять артериальное давление 3 раза с интервалом 2 минуты, только тогда результат будет истинным;
измерять давление нужно утром и вечером, фиксируя данные в дневнике сахарного диабета, в таком случае врач сможет дать точный прогноз;
артериальное давление также измерять при каждом визите к врачу, в положении лежа и сидя. Это делается для того, чтобы не пропустить возможное развитие так называемой ортостатической гипотонии (т. е. в лежачем положении артериальное давление высокое, а при переходе в стоячее или сидячее положение уровень давления резко падает). Симптоматически это проявляется головокружением и потемнением в глазах, когда человек встает.
- Повышенный холестерин
В крови холестерин находится в виде двух комплексных соединений: липопротеинов высокой плотности и липопротеинов низкой плотности. Оба этих показателя необходимо поддерживать в рамках нормы.
Липопротеины низкой плотности («плохой холестерин») способствуют отложению холестерина на стенках сосудов. Снижение содержания липопротеинов низкой плотности в крови — один из эффективных способов защиты сердца и сосудов.
Липопротеины высокой плотности («хороший холестерин») помогают выводить избытки холестерина из организма.
- Малоподвижный образ жизни
Увеличение физической активности способствует улучшению самочувствия по многим параметрам. Не обязательно идти в спортзал; бывает достаточно увеличить активность за счет рутинных дел (уборка, поход по магазинам и т.п.).
Физические упражнения могут:
снизить уровень глюкозы и холестерина в крови, а также уровень артериального давления
снизить риск развития диабета, инфаркта и инсульта
помочь справиться со стрессом, улучшить сон
увеличить чувствительность к инсулину
укрепить сердце, мышцы и кости
помочь сохранить гибкость тела и подвижность суставов
помочь сбросить лишние килограммы и закрепить достигнутый результат.
- Курение
Курение губительно для здоровья, и это подразумевает не только вред, наносимый легким. Курение также вызывает снижение количества кислорода, доставляемое в органы, что может послужить причиной инфаркта или инсульта.
ОСЛОЖНЕНИЯ САХАРНОГО ДИАБЕТА
Острые:
- Кетоацидоз, кетоацидотическая кома
- Лактацидоз, лактацидотическая кома
- Гиперосмолярная кома
- Гипогликемия, гипогликемическая кома
Хронические:
- диабетические микроангиопатии:
диабетическая ретинопатия
диабетическая нефропатия
- диабетические макроангиопатии:
ишемическая болезнь сердца
инсульт, транзиторная ишемическая атака
болезнь периферических артерий
диабетическая нейропатия
синдром диабетической стопы
Наибольшую угрозу для жизни больных сахарным диабетом представляет поражение почек (диабетическая нефропатия), которое развивается через 10-15 лет от начала заболевания и достаточно быстро приводит к хронической почечной недостаточности (ХПН).
Каждый второй больной инсулинзависимым сахарным диабетом (ИЗСД) и каждый четвертый-пятый больной инсулиннезависимым сахарным диабетом (ИНСД) умирает от ХПН. По потребности в лечении гемодиализом или трансплантации почек сахарный диабет стоит на первом месте в США и делит второе и третье места в развитых странах Европы.
Лечение терминальной почечной недостаточности экстракорпоральными методами (диализ, трансплантация почки) требует колоссальных капиталовложений, что ставит проблему патологии почек при диабете в ранг важнейших социально-экономических проблем.
Основной задачей является предупреждение быстрого прогрессирования почечной патологии и максимальное удлинение додиализного периода у больных сахарным диабетом.
Биохимические показатели нормальной работы почек:
- отсутствие белка, наличие не более 2-3 лейкоцитов, наличие не более 1-2 эритроцитов в общем анализе мочи
- количество белка в анализе суточной мочи не превышающее 30 мг за сутки
- содержание микроальбумина в анализе мочи не превышающее 20 мг в порции
- нормальное содержание креатинина и мочевины в биохимическом анализе крови
- скорость клубочковой фильтрации (проба Реберга) составляет 80-120 мл/ мин.
Факторы риска развития диабетической нефропатии
|
Параметры |
Диабет 1 типа |
Диабет 2 типа |
|---|---|---|
|
НВА1с |
> 7.0% |
> 7.0 % |
|
Пол |
муж > жен |
муж > жен |
|
Длительность диабета |
> 5 лет |
не установлено |
|
Возраст дебюта диабета |
< 20 лет |
|
|
Наследственность по артериальной гипертонии |
отягощенная |
отягощенная |
|
Гиперфильтрация |
СКФ >140 мл/мин |
не установлено |
|
Гиперлипидемия |
да |
да |
|
Наличие ретинопатии |
да |
да |
|
Курение |
да |
не установлено |
*Примечание: СКФ – скорость клубочковой фильтрации
Как следует из представленных в таблице данных, к этим факторам относятся неудовлетворительная компенсация сахарного диабета, большая длительность заболевания, нарушение внутрипочечной гемодинамики (гиперфильтрация и внутриклубочковая гипертензия), гиперлипидемия.
Диабетическая ретинопатия является самым распространенным офтальмологическим осложнением сахарного диабета и одновременно - самая распространенная причина инвалидности среди трудоспособного населения.
Патологические поражения проявляются в виде повышения проницаемости сосудистых стенок, развития микроаневризмов и кровоизлияний, появления тромбированных участков, уплотнений и размягчений, ишемических повреждений, неоваскулярных сосудов с дополнительными кровотечениями, распространения фиброзных тканей, отслоения сетчатки, что часто приводит к слепоте.
Факторы риска диабетической ретинопатии:
- возраст человека после 35 лет
- длительный «стаж» сахарного диабета
- беременность
- артериальная гипертензия
- нефропатия
- операционное удаление катаракты
- краткосрочное превышение допустимой дозы инсулина
- рубеоз радужной оболочки
Первичный офтальмологический осмотр включает гониоскопию (исследование состояния угла передней камеры глаза, его ширины, наличия или отсутствия неоваскулярных образований в структуре глаза), измерение давление глазного дна. При отсутствии противопоказаний проводится офтальмоскопия с широким зрачком на щелевой лампе для выявления помутнений на хрусталике. При подозрении на диабетическую ретинопатию или макулопатию (поражение срединной части сетчатки) пациента направляют в специализированную офтальмологическую клинику, где будет про ведено дообследование и назначено лечение.
Основным методом профилактики диабетической ретинопатии является выявление сахарного диабета на ранней стадии, контроль гликемии и регулярное наблюдение офтальмолога.
Факторы риска
развития диабетических макроангиопатий
общие для всей популяции:
- артериальная гипертензия
- ожирение
- гиперлипидемия
- гиперкоагуляция
- курение
- злоупотребление алкоголем
- менопауза
- малоподвижный образ жизни
- наследственная отягощенность
специфические для диабета:
- гипергликемия
- гиперинсулинемия
- инсулинорезистентность
- диабетическая нефропатия (макроальбуминурия, протеинурия)
Ишемическая болезнь сердца (ИБС) у больных сахарным диабетом характеризуется особенностями клинического течения - высока частота безболевых форм инфаркта, высок риск «внезапной смерти».
ИБС и инфаркт миокарда развиваются с одинаковой частотой как у мужчин, так и у женщин. Чаще, чем в популяции, развиваются постинфарктные осложнения - кардиогенный шок, нарушения сердечного ритма и сердечная недостаточность.
Цереброваскулярные заболевания (ЦВБ) - ишемический и геморрагический инсульт, преходящее нарушение мозгового кровообращения, деменция – обусловлены прогрессированием атеросклероза на фоне сахарного диабета.
Ишемический инсульт у больных сахарным диабетом встречается в 2-3 раза чаще, чем в общей популяции. Восстановление после инсульта происходит медленнее, а летальность выше, чем у больных без диабета.
Профилактика ЦВБ состоит в устранении факторов риска. Лечение проводится в специализированном неврологическом стационаре.
Диабетическая энцефалопатия обусловлена хронической недостаточностью мозгового кровообращения, вызывающей диффузные изменения в ткани головного мозга и рассеянную очаговую неврологическую микросимптоматику обычно в сочетании с эмоциональной лабильностью и интеллектуально-мнестическими расстройствами, степень выраженности которых изменчива, но имеет тенденцию к постепенному нарастанию.
Окклюзирующие поражения периферических артерий при сахарном диабете являются причиной ранней инвалидизации и смертности.
В патогенезе периферических ангиопатий в первую очередь играют роль гипергликемия и последующие метаболические, гормональные, реологические и другие нарушения.
Поздние сосудистые осложнения характеризуются определенной симптоматикой и наличием признаков ишемии, увеличивают риск развития гангрены ног в 20 раз. Более 40% ампутаций (не обусловленных травмой) проводится в связи с синдромом диабетической стопы и гангреной нижних конечностей.
Профилактикой периферических ангиопатий могут быть следующие меры: отказ от курения, коррекция АД и дислипидемии, прием антиагрегантов (кардиомагнила), снижение веса и оптимальный режим физических нагрузок.
При диабетической нейропатии поражаются нервные волокна, что ведет к увеличению кровотока в костной ткани. Из костей вымываются минеральные вещества, т. е. происходит деминерализация. Остеопороз характерен для диабета l-го типа и редко встречается у больных диабетом 2-го типа, сопровождается болями и частыми переломами костей
Нейропатия также вызывает снижение болевой и суставной чувствительности, что ведет к нестабильности суставов и травматизму, может явиться непосредственной причиной развития и других хронических осложнений диабета - диабетической остеоартропатии и нейропатической язвы стопы.
СКРИНИНГ САХАРНОГО ДИАБЕТА
Для выявления предиабета и сахарного диабета проводится скрининг в группах риска:
- всем взрослым с ИМТ >25 кг/м2 и дополнительными факторами риска:
физически неактивные
родственники 1 линии родства с СД 2 типа
гестационный СД или рождение крупного плода (>4 кг) в анамнезе
артериальная гипертензия (?140/90 мм рт. ст. или прием антигипертензивных препаратов)
ХС ЛПВП<0,9 ммоль/л и/или триглицериды >2,82 ммоль/л
синдром поликистозных яичников
нарушенная толерантность к глюкозе, нарушенная гликемия натощак или HbА1с 5,7–6,4%
сердечно–сосудистые заболевания (ИБС, инсульты, транзиторные ишемические атаки, болезнь периферических артерий)
- лицам старше 45 лет при отсутствии факторов риска
- при нормальных результатах повторять тестирование через 3 года или возможно чаще в зависимости от исходных результатов и степени риска.
